hygiène

Ensemble des principes, des pratiques individuelles ou collectives visant à la conservation de la santé, au fonctionnement normal de l'organisme
L'hygiène, ensemble des principes qui visent à maintenir l'homme en bonne santé, a d'abord inclus l'idée d'une prévention des maladies infectieuses ou transmissibles. Puis la notion a recouvert la totalité des mesures pouvant protéger la santé au sens large (hygiène mentale, hygiène du travail, hygiène sociale).
1. Principes généraux de l'hygiène
1.1. Prévenir les maladies liées aux activités humaines
L'homme évolue dans un environnement qui ne lui est pas naturellement favorable. Son état de santé peut régulièrement être atteint ou altéré par des facteurs naturels (climatiques, microbiens), sociaux ou professionnels (promiscuité, pollution, nuisances, urbanisation). Les mesures d'hygiène visent à prévenir les maladies liées au comportement de l'homme.
L'épidémiologie, qui analyse les conditions de survenue des maladies, est un élément indispensable à la connaissance des facteurs favorables ou néfastes pour la santé. Cette science ne se consacre pas simplement à l'étude des épidémies, mais aussi à l'analyse précise du lieu, du moment, de la façon et de la raison de l'apparition des maladies.
1.2. Agir sur les facteurs de risque
Les mesures d'hygiène agissent sur les causes ou sur les facteurs de risque : si les microbes (bactéries et virus) sont responsables de maladies infectieuses, les facteurs de risque sont les conditions dans lesquelles l'individu s'infecte ou se contamine. Il est parfois plus facile d'agir sur les facteurs que sur les causes, car ceux-là relèvent souvent de comportements modifiables par l'éducation à l'hygiène, individuelle ou collective.
Toutefois, l'évolution des comportements individuels est difficile à obtenir, malgré la diffusion de messages préventifs, car des facteurs socioculturels interviennent : pratiquement tout le monde sait que le tabac est néfaste pour la santé (il est à l'origine de cancers et de maladies cardio-vasculaires notamment), mais le tabagisme est très répandu, y compris dans le corps médical – des facteurs de dépendance, comme pour tout comportement toxicomaniaque, sont alors évoqués.
Dans d'autres domaines les facteurs de résistance (port du préservatif pour la prévention des infections sexuellement transmissibles ; mode de cuisson des aliments pour la prévention des infections d'origine alimentaire) sont d'ordre psychologique ou culturel.
2. Prévention des maladies transmissibles et lutte contre les épidémies

Les maladies transmissibles sont des maladies infectieuses, c'est-à-dire qu'elles ont pour origine un micro-organisme (bactérie, virus), parfois un champignon microscopique (mycose) ou un parasite (parasitose). Les mesures d'hygiène ont pour objectif d'empêcher l'infection ou la contamination d'une personne en bonne santé, à partir soit d'une personne malade, soit d'un environnement contaminé.
2.1. Les vaccinations
La vaccination permet de protéger un sujet en développant chez lui une immunité, c'est-à-dire en lui donnant des moyens de défense contre la pénétration de l'agent microbien ou le développement de la maladie. Aujourd'hui, de nombreux vaccins sont disponibles contre les principales maladies virales et bactériennes. Leur usage, en France, est réglementé par le Code de la santé publique : un certain nombre de vaccinations sont obligatoires (tuberculose, diphtérie, tétanos, poliomyélite) ; d'autres ne le sont que pour certaines catégories de population plus exposées (hépatite B pour les professions de santé, brucellose pour les vétérinaires) ; certaines vaccinations sont recommandées (rougeole, rubéole, oreillons) chez l'enfant. La durée de l'immunité après une vaccination est variable, en général de 1 à 10 ans, selon les vaccins. C'est pourquoi, pour certaines maladies, des injections de rappel sont indispensables tous les 5 à 10 ans (tétanos, poliomyélite).
Le Règlement sanitaire international peut rendre obligatoires certaines vaccinations (fièvre jaune, choléra) pour autoriser les voyages à destination de pays où des épidémies sévissent. En France, les recommandations sont élaborées par un Comité technique des vaccinations, qui dépend du Conseil supérieur d'hygiène publique de France.
2.2. L'isolement des sujets contagieux

Dès le début de l'histoire de la médecine, les contagieux ont été isolés afin d'éviter la contamination des populations : bien avant que ne soit découverte la bactérie responsable de la lèpre, son caractère contagieux avait été reconnu et les lépreux étaient exclus des villes. Aujourd'hui, de telles mesures confinant à l'exclusion durable (quarantaine) n'ont plus de raison d'être du fait du raccourcissement notable de la durée de contagiosité des malades par les traitements antibiotiques modernes ; parfois, cependant, un isolement bref en milieu hospitalier peut être utile contre certaines maladies, notamment la tuberculose en phase aiguë, la fièvre typhoïde, la méningite cérébro-spinale, le choléra.
2.3. La désinfection et la stérilisation
La désinfection, qui est l'une des stratégies de base en matière d'hygiène, consiste à détruire les agents infectieux au moyen de produits chimiques ou de procédés physiques (chaleur, rayons gamma, rayons ultraviolets). Elle est applicable à l'homme (désinfection de la peau, d'une plaie) ou à son environnement (désinfection d'un local, d'une habitation, de l'eau, du linge, d'un matériel chirurgical). Par ailleurs, la première règle en hygiène est de désinfecter du matériel propre, lavé avec du savon, car l'action mécanique du lavage et du nettoyage est primordiale.
La désinfection chimique fait appel à des désinfectants ou à des antiseptiques (appellation réservée aux produits destinés aux tissus vivants, comme la peau, les muqueuses). L'action de ces produits, toujours momentanée, nécessite de renouveler l'opération pour une désinfection durable. Les désinfectants, appliqués sur les surfaces (sols, murs, paillasses), les textiles et certains matériels médicaux, permettent une disparition, quasi totale mais non définitive, des bactéries et des virus.
La stérilisation est utile lorsqu'on veut obtenir la disparition totale et définitive des germes infectieux. Elle est donc indispensable en chirurgie et lors de soins médicaux particuliers, notamment la pose de cathéter. Le procédé le plus fréquent est le chauffage à haute température en milieu humide. Le matériel ainsi stérilisé est ensuite conservé en l'état dans un emballage hermétique. D'autres matériels sont stérilisés au moyen d'un gaz, tel l'oxyde d'éthylène.
2.4. Prévention des infections sexuellement transmissibles
Les maladies qui peuvent être transmises à l'occasion d'un rapport sexuel (infections sexuellement transmissibles [IST]) sont nombreuses : sida, syphilis, gonococcie, herpès, chlamydiases, trichomonases, hépatites B et C. Les seules mesures de prévention consistent à utiliser des préservatifs (masculins ou féminins), à limiter le nombre de partenaires sexuels et à éviter ceux à risque..
Le dépistage des sujets infectés et leur traitement sont des mesures essentielles, mais pas toujours applicables : certains virus (sida, herpès, hépatite B) sont peu ou pas sensibles aux traitements. Les bactéries (syphilis, gonococcies, chlamydiases), en revanche, sont tuées rapidement par des traitements efficaces. Les mesures individuelles imposent à celui qui est infecté de n'avoir aucune relation sexuelle pendant sa phase de contagiosité, c'est-à-dire pendant toute la durée de son traitement. S'il s'agit d'une maladie chronique (sida, herpès), le port de préservatifs est le seul moyen d’éviter la contagion.
3. L’hygiène alimentaire

L'alimentation, facteur clé de la santé, doit être saine et équilibrée, c'est-à-dire sans source d'infection ou de toxicité et composée des nutriments nécessaires à notre métabolisme.
3.1. La prévention contre les infections alimentaires
Les mesures d'hygiène concernent toute la chaîne alimentaire, depuis la production des aliments, leur stockage, leur transport, leur distribution jusqu'à leur mode de préparation et de consommation, la contamination des aliments pouvant intervenir à chacune de ces étapes : de la production à la distribution, les contrôles sanitaires sont sous l'autorité du ministère de l'Agriculture ; la surveillance des toxi-infections alimentaires dépend de la Direction générale de la santé publique, sous tutelle du ministère de la Santé.
En France, les cas de toxi-infections alimentaires font l'objet d'une déclaration obligatoire par le médecin à la Direction départementale de l'action sanitaire et sociale (DDASS), qui peut alors mettre en œuvre les enquêtes épidémiologiques pour trouver l'origine de l'épidémie, la source de la contamination alimentaire.
Lors de la préparation et de la consommation des aliments, des mesures individuelles doivent également être prises : lavage des mains ; rinçage et épluchage des denrées consommées crues ; cuisson suffisante des aliments – les agents infectieux étant sensibles à la chaleur – ; brièveté du délai écoulé entre la préparation et la consommation d'un plat.
En restauration collective (entreprise, hôpital ou école), la température de stockage et de transport doit être maintenue, de manière à empêcher la prolifération des germes, depuis la cuisine jusqu'au consommateur. Les aliments peuvent ainsi, selon les cas, être transportés en liaison chaude (+ 63 °C, jusqu'au service à table) ou froide (− 18 °C, remise en température juste avant le service), températures entre lesquelles les germes se développent (selon le système HACCP, Hazard Analysis Critical Control Point, une méthode de maîtrise de la sécurité sanitaire mise au point en 1959 et, depuis, devenue un standard).
3.2. Le choix des aliments
Une alimentation équilibrée doit répondre aux besoins de l’organisme : ni trop abondante, ni insuffisante. Les proportions de chaque type d’aliments (protéines, glucides, lipides) ont une importance capitale, ainsi que l’apport en vitamines et en oligoéléments (faute de déclencher des maladies de carences).

L'évolution des tendances alimentaires dans les pays industrialisés est marquée par une surconsommation de viande (apport de graisses) et de produits riches en « sucres rapides » (appelés aussi glucides simples, on les trouve dans les gâteaux, glaces, sodas, etc.), alors qu'il faut privilégier la consommation de « sucres lents » (ou glucides complexes : pommes de terre, pâtes, riz) et limiter les graisses animales au profit des graisses végétales (acide gras). La consommation de fibres alimentaires (salades, légumes) constitue un élément capital de régulation du transit intestinal (→ digestion).
3.3. Hygiène de l'eau
L'eau peut être un vecteur important d'infections, la plupart des bactéries et des virus y survivant longtemps, surtout à des températures comprises en 10 et 30 °C. La contamination de l'eau est en grande partie due à la pollution fécale, mais aussi à la pollution industrielle. Le contrôle du rejet des eaux usées (→ eau et assainissement), en particulier celles des égouts, est la mesure de prévention la plus importante. Mais son coût s'oppose à sa mise en œuvre, notamment dans les pays en développement, où l'eau polluée contaminée génère des maladies graves, en particulier chez l'enfant (gastroentérite, diarrhée…).
En 1980, les Nations unies ont lancé un vaste programme d'accès à l'eau potable dans le cadre de la Décennie internationale de l'eau. Malgré ces efforts, une très grande partie de la population des pays pauvres ne bénéficie pas d'une eau saine et potable. Depuis plus d'un siècle, en France, une réglementation stricte et des contrôles de qualité (couleur, odeur, saveur) assurent la potabilité de l'eau et l'élimination des eaux usées. Ces contrôles sont sous la responsabilité des municipalités.
4. L’hygiène de vie

L'analyse des grandes causes de mortalité en France montre que les comportements individuels, principaux éléments qui conditionnent la santé, constituent des facteurs de risque à l'égard de très nombreuses maladies (affections cardio-vasculaires, cancers, accidents). L'hygiène de vie correspond au meilleur équilibre physique et psychologique de l'homme dans son milieu naturel et social. Elle passe d'abord par la propreté du corps (lavage quotidien) et par l'exercice physique adapté à chacun, pratiqué de façon modérée et régulière (sport, marche, gymnastique). L'équilibre corporel doit être maintenu grâce à une bonne alimentation et à l'absence d'excès.
Parmi les comportements néfastes, l'alcoolisme et le tabagisme sont à souligner, d'autant qu'ils sont souvent combinés – la toxicité du tabac et celle de l'alcool se renforcent mutuellement. En France, où la consommation d'alcool est l'une des plus fortes au monde, la lutte contre l'alcoolisme est organisée et coordonnée par l'État. Le renforcement des mesures interdisant le tabagisme sur le lieu de travail, dans les transports collectifs et dans les collectivités, ainsi que toute forme de publicité (loi Évin du 10 janvier 1991, décret de 2006), vise à mieux protéger la population, en particulier les jeunes.
5. L’hygiène hospitalière
L'ensemble des mesures de prévention et de protection des malades et des professionnels de santé mises en œuvre dans un établissement de soins constitue l'hygiène hospitalière.
5.1. Les infections nosocomiales
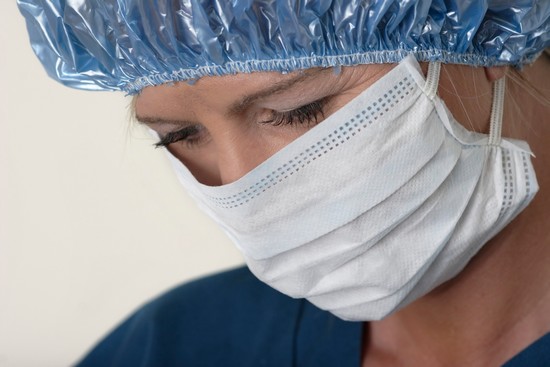
Les règles de l’hygiène hospitalière servent avant tout à protéger les malades des infections (urinaires, respiratoires, septicémiques, bactériennes) contractées au cours de leur séjour à l'hôpital. Ces infections sont dites nosocomiales, quand elles se déclarent au moins quarante-huit heures après l'admission et peuvent encore être reconnues trente jours après la sortie du patient. Elles touchent de 3 à 5 % des malades hospitalisés par an et sont essentiellement bactériennes ; leur fréquence et leur gravité croissent avec la sévérité des pathologies traitées, l'âge des patients et le nombre des actes invasifs (qui pénètrent les tissus).
5.2. De nombreux vecteurs de transmission
Le manuportage, c'est-à-dire l'infection véhiculée par les mains, est le mode de transmission le plus fréquent de l'infection hospitalière, de nombreux germes étant les hôtes permanents de notre peau. La prévention est théoriquement simple : un lavage soigneux des mains avant et après un contact avec les patients hospitalisés, une désinfection avant et après un soin infirmier ; mais la multiplication des actes médicaux et des soins rend parfois difficile le strict respect de ces règles élémentaires.
Les aliments, les objets usuels, les poignées de porte, les téléphones mobiles, le linge peuvent également être les vecteurs méconnus, apparemment inoffensifs, de l'infection. Une vigilance de tous les instants s'impose d'autant plus que les malades sont plus fragiles et les soins plus intensifs : en réanimation, l'incidence des infections nosocomiales est beaucoup plus élevée que dans les services de médecine générale du fait de la particularité des soins (ventilation artificielle, sondage urinaire, cathétérisme des voies veineuses…).
La définition et le respect des protocoles de soins pour chaque geste médical ou infirmier sont indispensables à la prévention des infections nosocomiales. La maîtrise de celles-ci, véritable priorité de santé publique, nécessite la mise en place d'une surveillance régulière, continue, seule à même de définir leur incidence. Ces infections représentent en outre un surcroît de dépenses important, en particulier par l'allongement de la durée de séjour. Un décret paru en France en mai 1988 fait obligation à tous les établissements publics hospitaliers de se doter d'un Comité de lutte contre l'infection nosocomiale (CLIN), ayant pour objectif premier la mise en œuvre d'une surveillance épidémiologique. La même obligation a été étendue en 1998 à tous les établissements privés de santé. Une circulaire ministérielle du 19 avril 1995, mise à jour en 2011, précise les missions de prévention de ces comités : hygiène de base, sécurité des actes, techniques de désinfection et de stérilisation, aménagement des locaux, risques infectieux liés aux travaux dans l'hôpital, etc. Dans les établissements de grande taille, des équipes d’hygiénistes veillent à l’application quotidienne des recommandations.